Ce que la contraception fait réellement à vos hormones

Le guide honnête et scientifique que chaque femme devrait lire avant — ou après — d'avoir commencé. La plupart des femmes reçoivent une pilule, un patch ou une ordonnance et repartent avec une notice listant les effets secondaires en caractères minuscules. Personne ne s'assoit pour expliquer ce qui se passe réellement à l'intérieur de votre corps au moment où les hormones synthétiques entrent en jeu.
Ce fossé entre « voici votre ordonnance » et « voici ce que cela signifie pour votre santé » est précisément l'endroit où la confusion — et parfois une réelle détresse — prend racine.
La contraception n'est pas un bloc monolithique. C'est une vaste catégorie de méthodes qui fonctionnent via des mécanismes très différents, et chacune porte une empreinte hormonale distincte. Comprendre ces différences ne consiste pas à être anti ou pro-contraception. Il s'agit simplement de connaître votre propre corps assez bien pour faire des choix qui correspondent à votre vie, votre cycle et votre santé à long terme.
Comprendre ce que la contraception fait à vos hormones n'est pas une question d'être pour ou contre. Il s'agit de connaître votre propre corps assez profondément pour pouvoir défendre vos intérêts.
— Lexi PierceVotre cycle naturel : la base
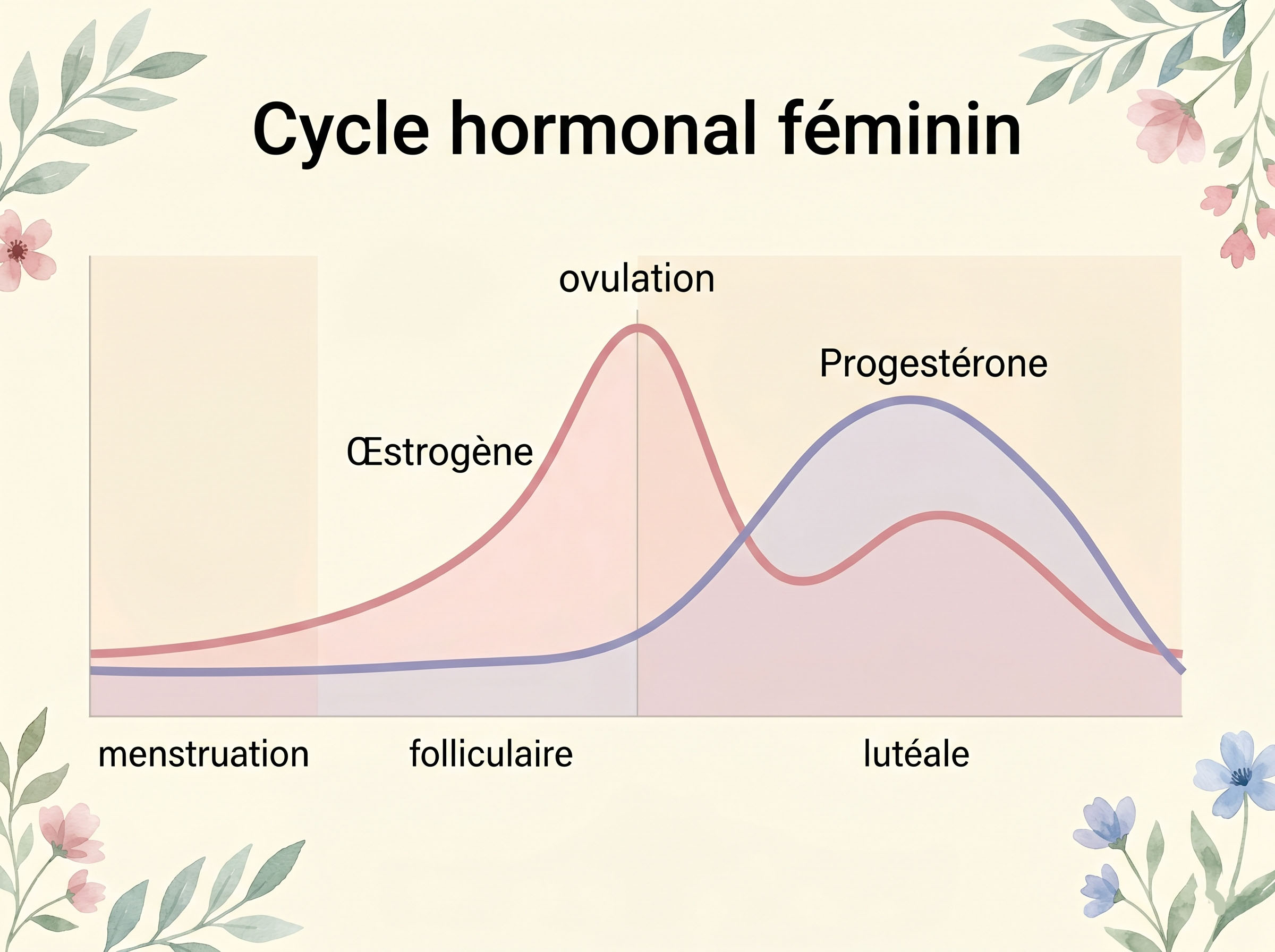
Avant que toute conversation sur les hormones synthétiques ait du sens, il est utile de comprendre ce que votre corps fait de lui-même. Un cycle menstruel sain n'est pas seulement un inconvénient mensuel. C'est une symphonie hormonale finement réglée qui influence votre humeur, votre énergie, votre peau, votre libido, votre densité osseuse et même votre façon de penser.
Le cycle repose sur quatre hormones principales : l'œstrogène, la progestérone, l'hormone lutéinisante (LH) et l'hormone folliculo-stimulante (FSH). L'œstrogène augmente dans la première moitié de votre cycle, culmine à l'ovulation et stimule tout, de l'éclat de la peau à la confiance sociale. La progestérone prend le relais dans la seconde moitié, apportant une énergie plus calme et introspective — basculant parfois dans le territoire du SPM. La LH et la FSH sont les signaux de commande du cerveau qui déclenchent le début de tout le processus.
L'ovulation — le moment où un ovule est libéré — n'est pas seulement une question de fertilité. C'est un événement de santé mensuel. Des recherches d'experts en endocrinologie, y compris des travaux cités par l'American College of Obstetricians and Gynecologists, confirment que l'ovulation elle-même produit le pic de progestérone qui protège la densité osseuse, soutient la fonction thyroïdienne et stabilise l'humeur. Lorsqu'une méthode contraceptive supprime l'ovulation, ce bénéfice disparaît en même temps que l'ovule.
Comment fonctionnent les méthodes hormonales combinées
La pilule contraceptive orale combinée — la forme de contraception hormonale la plus utilisée — contient des versions synthétiques de l'œstrogène et de la progestérone, appelées éthinylestradiol et progestatif. Ensemble, ils envoient un message à l'hypothalamus et à l'hypophyse de votre cerveau : « La grossesse est déjà en cours. Repos. » L'hypophyse cesse de libérer de la LH et de la FSH, l'ovulation est supprimée et votre cycle hormonal naturel est essentiellement remplacé par un cycle manufacturé.
Ce cycle manufacturé n'est pas identique à votre cycle naturel, même si l'emballage de la pilule l'appelle « règles ». Le saignement qui survient pendant la semaine de placebo est une hémorragie de privation causée par la chute soudaine des hormones synthétiques — et non un cycle ovulatoire. Votre corps ne fait pas le même travail hormonal qu'il ferait naturellement.
Le même mécanisme de suppression s'applique au patch hormonal, à l'anneau vaginal (NuvaRing) et au DIU hormonal, bien que chacun délivre des hormones différemment et à des doses variables. Le DIU hormonal, par exemple, utilise principalement un progestatif appelé lévonorgestrel et agit principalement localement dans l'utérus. De nombreuses femmes portant un DIU hormonal continuent d'ovuler — bien que des règles plus légères ou une absence totale de règles soient courantes car la paroi utérine est maintenue fine.
Les chiffres
Utilisation de la contraception aux États-Unis
Sources : CDC National Center for Health Statistics ; recherches cliniques publiées sur la récupération post-pilule.
Le problème de la progestérone
C'est ici que l'expérience de nombreuses femmes commence à prendre tout son sens. La progestérone naturelle — celle que votre corps fabrique après l'ovulation — a une qualité apaisante, presque sédative. Elle se lie aux récepteurs GABA dans le cerveau, produisant un léger effet anxiolytique. Les progestatifs synthétiques, ceux que l'on trouve dans la pilule et d'autres méthodes hormonales, ne sont pas la même molécule. Différents progestatifs se lient à différents récepteurs et se comportent de manière assez différente. Certains, comme le lévonorgestrel, sont plus androgéniques (semblables à la testostérone), ce qui peut contribuer à l'acné, à la peau grasse et, chez certaines femmes, à l'irritabilité ou à une humeur basse. D'autres, comme la drospirénone (présente dans des marques comme Yaz), sont anti-androgéniques mais comportent un risque de caillot sanguin légèrement plus élevé.
Cette variabilité explique pourquoi une femme peut s'épanouir avec la pilule qu'elle utilise depuis des années alors que sa sœur se sent comme une personne complètement différente avec la même formulation. La réponse hormonale est profondément individuelle, façonnée par la génétique, la santé intestinale, l'activité des enzymes hépatiques et les niveaux d'hormones de base. Il n'existe pas de pilule « universelle », c'est pourquoi les essais et erreurs, bien que frustrants, font partie du processus pour tant de femmes.
Note Importante
Tous les progestatifs ne sont pas identiques. Si vous ressentez des changements d'humeur, une baisse de libido, des changements cutanés ou une fatigue persistante avec votre contraception actuelle, la formulation spécifique du progestatif peut être en cause — et non la contraception hormonale en tant que catégorie. Une conversation avec votre médecin sur le changement de formulation vaut toujours la peine.
Ce qui arrive à la libido — et pourquoi
La baisse de libido est l'une des plaintes les plus fréquemment rapportées — et les plus souvent ignorées — chez les femmes sous contraception hormonale. L'explication est à la fois hormonale et structurelle. L'œstrogène et la testostérone stimulent tous deux le désir. Les pilules combinées suppriment la production ovarienne de testostérone et, comme elles augmentent une protéine appelée globuline liant les hormones sexuelles (SHBG), même la testostérone restante est « capturée » et rendue indisponible pour les tissus. Pour certaines femmes, cette baisse de testostérone libre est à peine perceptible. Pour d'autres, c'est comme si l'on avait éteint un interrupteur.
Ce qui rend la chose plus complexe, c'est que les niveaux élevés de SHBG peuvent persister pendant des mois — voire des années — après l'arrêt de la pilule chez certaines femmes. Une étude publiée dans le Journal of Sexual Medicine a révélé que les niveaux de SHBG chez les utilisatrices de pilule à long terme ne revenaient pas complètement à la normale pour certaines, même six mois après l'arrêt. C'est un domaine où davantage de recherches sont réellement nécessaires, et où les femmes méritent des conversations honnêtes avec leurs médecins plutôt que d'être rassurées sur le fait que tout revient à la normale immédiatement après l'arrêt.
Référence Santé Hormonale
Effets des méthodes courantes de contraception sur les hormones clés
| Méthode | Ovulation supprimée ? | Effet sur les œstrogènes | Effet sur la testostérone | Progestérone naturelle |
|---|---|---|---|---|
| Pilule combinée | Oui (fiable) | Remplacée par synthèse | Significativement réduite | Absente |
| Patch / Anneau | Oui | Remplacée par synthèse | Réduite | Absente |
| DIU Hormonal | Souvent non (effet local) | Largement inchangée | Légèrement réduite | Peut encore survenir |
| Pilule progestative (Micro-pilule) | Inconstamment | Largement inchangée | Légèrement réduite | Variable |
| DIU Cuivre (Non hormonal) | Non | Inchangée | Inchangée | Totalement intacte |
| Implant (Nexplanon) | Généralement oui | Pas d'œstrogène ajouté | Légèrement réduite | Absente si ovulation supprimée |
Ce tableau est fourni à titre de référence éducative générale uniquement. Les réponses hormonales individuelles varient. Parlez-en à votre professionnel de santé pour des conseils personnalisés.
L'humeur, la pilule et cette discussion récurrente
Pendant des décennies, on a souvent dit aux femmes qui se plaignaient de dépression ou d'anxiété sous pilule que c'était « dans leur tête ». Ce n'est plus une position défendable. Une vaste étude danoise de 2016 suivant plus d'un million de femmes a révélé une association statistiquement significative entre l'utilisation de contraceptifs hormonaux et les diagnostics ultérieurs de dépression ainsi que les prescriptions d'antidépresseurs. L'association était la plus forte chez les adolescentes et chez les femmes utilisant des méthodes uniquement progestatives.
Cela ne signifie pas que la pilule provoque la dépression chez chaque femme — ni même chez la plupart. Mais cela signifie que lorsqu'une femme déclare ne plus se sentir elle-même sous contraception hormonale, cette expérience mérite d'être prise au sérieux. Le cerveau est un organe sensible aux hormones. Des récepteurs d'œstrogène et de progestérone se trouvent dans tout le système limbique, le centre de traitement des émotions du cerveau. Il serait surprenant que les hormones synthétiques n'aient aucun effet sur l'humeur.
Certaines femmes se sentent véritablement mieux sous pilule — en particulier celles qui souffraient de SPM sévère ou d'épisodes dépressifs associés au trouble dysphorique prémenstruel (TDPM). Pour elles, l'élimination des variations hormonales sauvages d'un cycle ovulatoire apporte un réel soulagement. L'expérience n'est pas universelle, et c'est précisément là le point important.
Le saviez-vous ?
Le cerveau contient des récepteurs d'œstrogène et de progestérone dans l'hippocampe — la région centrale de la mémoire et de la régulation émotionnelle. C'est pourquoi de nombreuses femmes signalent des changements dans le rappel des souvenirs, le traitement émotionnel et la sensibilité sociale à mesure que leurs hormones fluctuent au cours de leur cycle — ou lorsque des hormones synthétiques sont introduites.

Arrêter la contraception : à quoi s'attendre
La récupération post-pilule est sa propre histoire hormonale. Les cycles de la plupart des femmes reviennent dans un délai de un à trois mois après l'arrêt de la contraception hormonale combinée, mais la transition est rarement fluide. À court terme, il est fréquent de ressentir une poussée de sébum (entraînant des éruptions cutanées), des règles plus abondantes ou plus douloureuses, et un retour prononcé des symptômes du SPM qui avaient été masqués par l'effet lissant de la pilule.
Certaines femmes souffrent d'une condition informellement appelée « syndrome post-pilule » — un ensemble de symptômes incluant des cycles irréguliers, un amincissement des cheveux et une acné persistante qui peut durer plusieurs mois. Bien qu'il ne s'agisse pas d'un diagnostic clinique formel, l'expérience est réelle. Un soutien nutritionnel, en particulier en zinc, magnésium et vitamines B (épuisés par l'utilisation de la pilule à long terme), peut aider à faciliter la transition. C'est une discussion qui vaut la peine d'être menée avec un praticien en médecine fonctionnelle ou un gynécologue-obstétricien ayant une approche globale du corps.
Les femmes ayant un SOPK (Syndrome des Ovaires Polykystiques) sous-jacent ou des problèmes de thyroïde peuvent découvrir que l'arrêt de la pilule démasque des symptômes qui étaient discrètement supprimés. Dans certains cas, un diagnostic de SOPK ne devient clair qu'après l'arrêt de la contraception hormonale. Ce n'est pas un échec du médicament — c'est une information que votre corps attendait de partager.
Guide de démarrage rapide
Avant de commencer (ou d'arrêter) la contraception hormonale
✓ À faire
- Suivez votre cycle naturel pendant 2 à 3 mois avant de commencer
- Demandez spécifiquement à votre médecin quel progestatif contient la pilule prescrite
- Notez les changements d'humeur, de libido et de peau au cours des 3 premiers mois
- Faites un bilan sanguin de base (thyroïde, vitamine D, ferritine) avant de commencer
- Renseignez-vous sur les options non hormonales si vous êtes sensible aux hormones synthétiques
✗ À ne pas faire
- Ignorer les changements persistants d'humeur ou de libido en se disant « c'est juste la pilule »
- Arrêter brusquement sans plan si vous avez un SOPK, une endométriose ou d'autres conditions
- Supposer que ce qui a fonctionné pour une amie fonctionnera pour vous
- Sauter les rendez-vous de suivi au cours des 6 premiers mois d'une nouvelle méthode
- Ignorer des saignements irréguliers sans consulter votre médecin
Outils utiles
Applications de suivi de cycle (Clue, Natural Cycles, Flo) · Un journal des symptômes · Liste d'aliments favorables aux hormones · Vos indicateurs de santé de base
Connaître vos options
Le débat sur la contraception a considérablement mûri. Les femmes d'aujourd'hui ont plus d'options que n'importe quelle génération précédente, et un meilleur accès aux informations sur ce que ces options font réellement à l'intérieur du corps. Le DIU au cuivre reste l'option sans hormones la plus efficace, préservant entièrement votre cycle naturel tout en offrant une efficacité de plus de 99 %. Les méthodes basées sur la connaissance de la fertilité, lorsqu'elles sont pratiquées correctement et de manière cohérente, connaissent également un regain d'intérêt — en partie grâce aux meilleurs outils de suivi sur application et en partie parce que plus de femmes souhaitent simplement comprendre leur corps plutôt que de le neutraliser.
Les méthodes barrières, utilisées de manière cohérente, ne comportent aucune charge hormonale. Et pour les femmes qui choisissent la contraception hormonale, il existe une réelle variation dans la façon dont les différentes formulations sont ressenties — au point que si une méthode ne vous convient pas physiquement ou émotionnellement, en explorer une autre est une démarche légitime et raisonnable.
Le Guide de contraception de l'NHS offre l'un des aperçus publics les plus clairs sur l'ensemble des méthodes contraceptives, y compris leur fonctionnement et ce à quoi s'attendre en termes d'effets secondaires et de retour à la fertilité — une lecture utile avant tout rendez-vous.
Ce que vous méritez, dans n'importe lequel de ces choix, c'est l'honnêteté. L'honnêteté sur les compromis, les profils d'effets secondaires, les variations individuelles et le fait que votre expérience de votre propre corps est une donnée qui mérite d'être prise au sérieux. Aucune méthode contraceptive ne devrait vous faire sentir étrangère à vous-même — et si c'est le cas, ce n'est pas un détail mineur avec lequel vous devez vivre. C'est une raison de retourner voir votre médecin et de continuer à poser des questions jusqu'à ce que vous trouviez ce qui fonctionne réellement pour vous.
Réponses à vos questions : Contraception et Hormones
La pilule provoque-t-elle un déséquilibre hormonal permanent ?
Pour la grande majorité des femmes, les niveaux d'hormones se normalisent dans les quelques mois suivant l'arrêt de la pilule. Il n'existe aucune preuve solide de perturbation hormonale permanente due à une utilisation typique. Cependant, certaines femmes — en particulier celles ayant un SOPK ou des problèmes de thyroïde sous-jacents — peuvent connaître une période d'ajustement plus longue. Si votre cycle n'est pas revenu dans les six mois suivant l'arrêt, cela justifie une discussion avec votre médecin.
La contraception peut-elle affecter ma thyroïde ?
La contraception hormonale combinée augmente la globuline liant la thyroïde (TBG), une protéine qui lie les hormones thyroïdiennes dans le sang. Cela peut donner l'impression que les tests thyroïdiens standard sont normaux même lorsque les niveaux d'hormones thyroïdiennes libres sont bas. Les femmes ayant des problèmes de thyroïde existants qui commencent une contraception hormonale peuvent avoir besoin d'ajuster les doses de leurs médicaments. Cela vaut la peine d'en discuter avec votre gynécologue et votre médecin traitant.
Est-il normal de ne pas avoir de règles sous contraception hormonale ?
Oui, pour certaines méthodes. Avec le DIU hormonal, l'implant ou les plaquettes de pilules en utilisation continue, l'absence de règles est attendue et n'est pas nocive. La paroi utérine reste fine, il n'y a donc rien à évacuer. Cela est différent de l'absence de règles causée par un faible poids corporel, un stress élevé ou un dysfonctionnement hormonal. Si vous utilisez une méthode censée produire une hémorragie de privation et que vous n'en avez pas, faites un test de grossesse et consultez votre médecin.
La contraception peut-elle affecter ma fertilité à long terme ?
Les preuves actuelles ne soutiennent pas de lien entre l'utilisation de la contraception hormonale et une réduction de la fertilité à long terme. La plupart des femmes ovulent à nouveau dans un délai de un à trois mois après l'arrêt des pilules combinées. Cependant, comme la pilule peut masquer les symptômes du SOPK, de l'endométriose ou d'autres conditions affectant la fertilité, certaines femmes ne découvrent un problème sous-jacent qu'une fois qu'elles arrêtent et essaient de concevoir. Des discussions précoces sur le planning familial avec un médecin sont toujours une bonne idée si la fertilité est un projet pour vous.
Quelle est la meilleure contraception pour les femmes atteintes de SOPK ?
Cela dépend de votre présentation individuelle du SOPK et de vos objectifs. Les pilules combinées avec des progestatifs anti-androgéniques sont couramment prescrites pour gérer l'acné et la pilosité excessive liées au SOPK. Cependant, la pilule masque également les irrégularités du cycle qui aident les médecins à surveiller la progression du SOPK. Certaines femmes préfèrent les méthodes non hormonales et traitent les symptômes du SOPK par l'alimentation, le mode de vie et les suppléments sous supervision médicale. Il n'y a pas de réponse unique — c'est une conversation qui doit avoir lieu avec un médecin qui connaît votre profil de santé complet.
Avertissement : Ce contenu est fourni à des fins uniquement informatives et éducatives et ne constitue pas un avis médical. Il n’est pas destiné à remplacer un diagnostic ou un traitement professionnel. Consultez toujours un professionnel de la santé qualifié concernant toute condition médicale ou plan de traitement. Ne jamais ignorer un avis médical professionnel en raison de quelque chose que vous avez lu ici.
 日本語
日本語  Deutsch
Deutsch  English
English  Español
Español  Français
Français  Português
Português 







