Lo que la anticoncepción le hace realmente a tus hormonas

La guía honesta y basada en la ciencia que toda mujer debería leer antes —o después— de empezar. A la mayoría de las mujeres se les entrega una píldora, un parche o una receta y se las envía a casa con un prospecto que enumera los efectos secundarios en letra minúscula. Nadie se sienta a explicar qué está pasando realmente dentro de tu cuerpo en el momento en que las hormonas sintéticas entran en escena.
Esa brecha entre "aquí tienes tu receta" y "esto es lo que significa para tu salud" es precisamente donde echa raíces la confusión —y, a veces, la angustia real—.
La anticoncepción no es un bloque monolítico. Es una categoría amplia de métodos que funcionan a través de mecanismos muy diferentes, y cada uno tiene una huella hormonal distinta. Entender esas diferencias no se trata de estar a favor o en contra de la anticoncepción. Se trata simplemente de conocer tu propio cuerpo lo suficientemente bien como para tomar decisiones que se sientan adecuadas para tu vida, tu ciclo y tu salud a largo plazo.
Entender lo que la anticoncepción le hace a tus hormonas no se trata de estar a favor o en contra. Se trata de conocer tu propio cuerpo lo suficientemente profundo como para abogar por ti misma.
— Lexi PierceTu ciclo natural: El punto de partida
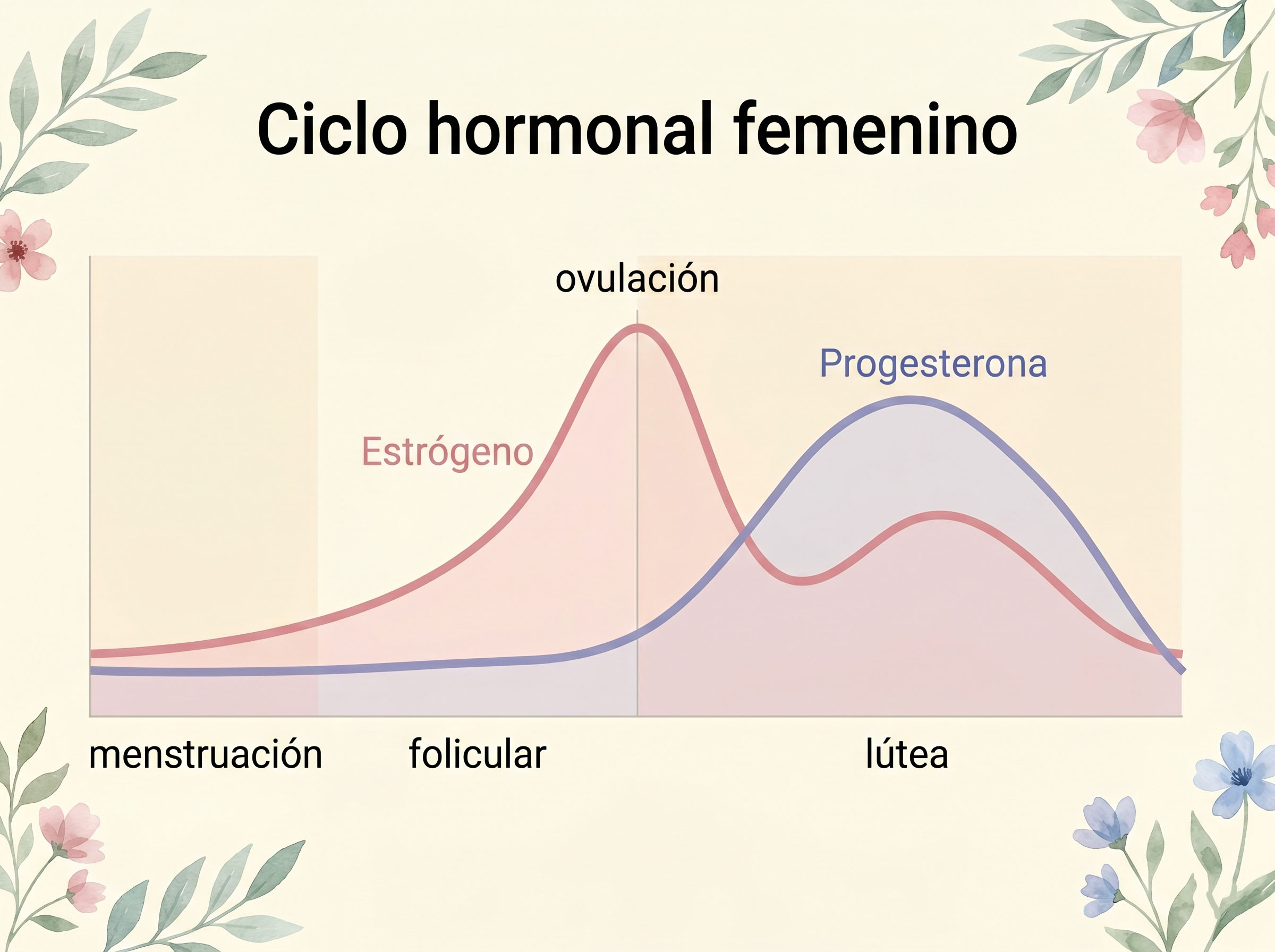
Antes de que cualquier conversación sobre hormonas sintéticas tenga sentido, ayuda entender qué está haciendo tu cuerpo por sí solo. Un ciclo menstrual saludable no es solo un inconveniente mensual. Es una sinfonía hormonal finamente afinada que influye en tu estado de ánimo, energía, piel, libido, densidad ósea e incluso en tu forma de pensar.
El ciclo funciona gracias a cuatro hormonas principales: estrógeno, progesterona, hormona luteinizante (LH) y hormona foliculoestimulante (FSH). El estrógeno aumenta en la primera mitad del ciclo, alcanza su punto máximo en la ovulación y regula desde el brillo de la piel hasta la confianza social. La progesterona toma el relevo en la segunda mitad, aportando una energía más tranquila e introspectiva —aunque a veces deriva hacia el territorio del Síndrome Premenstrual (SPM)—. La LH y la FSH son las señales de mando del cerebro que activan el inicio de todo el proceso.
La ovulación —el momento en que se libera un óvulo— no se trata solo de fertilidad. Es un evento de salud mensual. Investigaciones de expertos en endocrinología, incluyendo trabajos citados por el Colegio Americano de Obstetras y Ginecólogos (ACOG), confirman que la ovulación misma produce el aumento de progesterona que protege la densidad ósea, apoya la función tiroidea y estabiliza el ánimo. Cuando un método anticonceptivo suprime la ovulación, ese beneficio desaparece junto con el óvulo.
Cómo funcionan los métodos hormonales combinados
La píldora anticonceptiva oral combinada —la forma más utilizada de anticoncepción hormonal— contiene versiones sintéticas tanto de estrógeno como de progesterona, llamadas etinilestradiol y progestina. Juntas, envían un mensaje al hipotálamo y a la glándula pituitaria de tu cerebro: "El embarazo ya está en marcha. Retirada". La pituitaria deja de liberar LH y FSH, se suprime la ovulación y tu ciclo hormonal natural es esencialmente reemplazado por uno fabricado.
Este ciclo fabricado no es idéntico al natural, incluso si el empaque de la píldora lo llama "periodo". El sangrado que ocurre durante la semana de placebo de la píldora es un sangrado por privación causado por la caída repentina de hormonas sintéticas, no un ciclo ovulatorio. Tu cuerpo no está realizando el mismo trabajo hormonal que haría de forma natural.
El mismo mecanismo de supresión se aplica al parche hormonal, al anillo vaginal (NuvaRing) y al DIU hormonal, aunque cada uno suministra las hormonas de manera diferente y en distintas dosis. El DIU hormonal, por ejemplo, utiliza principalmente una progestina llamada levonorgestrel y actúa sobre todo de forma local en el útero. Muchas mujeres con el DIU hormonal siguen ovulando, aunque es común tener periodos más ligeros o no tenerlos debido a que el revestimiento uterino se mantiene delgado.
En cifras
Uso de anticonceptivos en los Estados Unidos
Fuentes: CDC National Center for Health Statistics; investigaciones clínicas publicadas sobre recuperación post-píldora.
El problema de la progestina
Aquí es donde las experiencias de muchas mujeres empiezan a tener sentido. La progestrona natural —la que produce tu cuerpo después de la ovulación— tiene una cualidad calmante, casi sedante. Se une a los receptores GABA en el cerebro, produciendo un ligero efecto ansiolítico. Las progestinas sintéticas, las que se encuentran en la píldora y otros métodos hormonales, no son la misma molécula. Diferentes progestinas se unen a diferentes receptores y se comportan de manera muy distinta. Algunas, como el levonorgestrel, son más androgénicas (similares a la testosterona), lo que puede contribuir al acné, la piel grasa y, en algunas mujeres, irritabilidad o bajo estado de ánimo. Otras, como la drospirenona (presente en marcas como Yaz), son antiandrogénicas pero conllevan un riesgo ligeramente mayor de coágulos sanguíneos.
Esta variabilidad explica por qué una mujer puede sentirse de maravilla con la píldora que ha usado durante años, mientras que su hermana se siente como una persona completamente diferente con la misma formulación. La respuesta hormonal es profundamente individual, moldeada por la genética, la salud intestinal, la actividad de las enzimas hepáticas y los niveles hormonales de base. No hay una píldora "correcta" universal, por lo que el proceso de prueba y error, aunque frustrante, es parte del camino para muchas mujeres.
Nota Importante
No todas las progestinas son iguales. Si estás experimentando cambios de humor, baja libido, cambios en la piel o fatiga persistente con tu anticonceptivo actual, es posible que el problema sea la formulación específica de la progestina y no la anticoncepción hormonal como categoría. Siempre vale la pena hablar con tu médico sobre cambiar de formulación.
Qué pasa con la libido y por qué
La baja libido es una de las quejas más reportadas —y más frecuentemente ignoradas— entre las mujeres que usan anticonceptivos hormonales. La explicación es tanto hormonal como estructural. Tanto el estrógeno como la testosterona impulsan el deseo. Las píldoras combinadas suprimen la producción de testosterona ovárica y, debido a que elevan una proteína llamada globulina fijadora de hormonas sexuales (SHBG), incluso la testosterona que queda es "capturada" y queda indisponible para los tejidos. Para algunas mujeres, esta caída de la testosterona libre es apenas perceptible. Para otras, puede sentirse como si hubieran apagado un interruptor.
Lo que lo hace más complicado es que los niveles elevados de SHBG pueden persistir durante meses —e incluso años— después de dejar la píldora en algunas mujeres. Una investigación publicada en el Journal of Sexual Medicine encontró que los niveles de SHBG en usuarias de píldora a largo plazo no regresaron completamente a la normalidad para algunas mujeres incluso seis meses después de la interrupción. Esta es un área donde se necesita genuinamente más investigación y donde las mujeres merecen conversaciones honestas con sus médicos en lugar de promesas de que todo volverá a la normalidad inmediatamente tras dejarla.
Referencia de Salud Hormonal
Cómo afectan los métodos anticonceptivos comunes a las hormonas clave
| Método | ¿Suprime la ovulación? | Efecto del estrógeno | Efecto de la testosterona | Progesterona natural |
|---|---|---|---|---|
| Píldora combinada | Sí (fiable) | Reemplazada por sintético | Significativamente reducida | Ausente |
| Parche / Anillo | Sí | Reemplazada por sintético | Reducida | Ausente |
| DIU Hormonal | A menudo no (efecto local) | Mayormente sin cambios | Levemente reducida | Puede ocurrir aún |
| Píldora de progestina sola | Inconsistentemente | Mayormente sin cambios | Levemente reducida | Variable |
| DIU de Cobre (No hormonal) | No | Sin cambios | Sin cambios | Totalmente intacta |
| Implante (Nexplanon) | Usualmente sí | Sin estrógeno añadido | Levemente reducida | Ausente si se suprime ovulación |
Esta tabla es solo para referencia educativa general. Las respuestas hormonales individuales varían. Consulta con tu profesional de la salud para obtener orientación personalizada.
El ánimo, la píldora y la conversación que no cesa
Durante décadas, a las mujeres que se quejaban de depresión o ansiedad por la píldora se les decía a menudo que todo estaba en su cabeza. Esa ya no es una posición defendible. Un gran estudio danés de 2016 que siguió a más de un millón de mujeres encontró una asociación estadísticamente significativa entre el uso de anticonceptivos hormonales y diagnósticos posteriores de depresión y prescripciones de antidepresivos. La asociación fue más fuerte en adolescentes y en mujeres que usaban métodos de solo progestina.
Esto no significa que la píldora cause depresión en todas las mujeres, ni siquiera en la mayoría. Pero sí significa que cuando una mujer reporta no sentirse ella misma con la anticoncepción hormonal, esa experiencia merece ser tomada en serio. El cerebro es un órgano sensible a las hormonas. Los receptores de estrógeno y progesterona se encuentran por todo el sistema límbico, el centro de procesamiento emocional del cerebro. Sería sorprendente que las hormonas sintéticas no tuvieran ningún efecto en absoluto sobre el estado de ánimo.
Algunas mujeres se sienten genuinamente mejor con la píldora, particularmente aquellas que experimentaban SPM severo o episodios depresivos asociados con el trastorno disfórico premenstrual (TDPM). Para ellas, eliminar los cambios hormonales bruscos de un ciclo ovulatorio aporta un alivio real. La experiencia no es universal, y ese es precisamente el punto.
¿Sabías que...?
El cerebro contiene receptores de estrógeno y progesterona en el hipocampo, la región central para la memoria y la regulación emocional. Por eso muchas mujeres reportan cambios en el recuerdo de la memoria, el procesamiento emocional y la sensibilidad social a medida que sus hormonas cambian durante el ciclo, o cuando se introducen hormonas sintéticas.

Dejar la anticoncepción: Qué esperar
La recuperación post-píldora es su propia historia hormonal. Los ciclos de la mayoría de las mujeres regresan entre uno y tres meses después de dejar los anticonceptivos hormonales combinados, pero la transición rara vez es perfecta. A corto plazo, es común experimentar un aumento de sebo (que provoca brotes de acné), periodos más abundantes o dolorosos, y un regreso pronunciado de los síntomas del SPM que habían sido enmascarados por el efecto nivelador de la píldora.
Algunas mujeres experimentan una condición llamada informalmente "síndrome post-píldora": un conjunto de síntomas que incluye ciclos irregulares, caída del cabello y acné persistente que puede durar varios meses. Aunque no es un diagnóstico clínico formal, la experiencia es real. El apoyo nutricional, particularmente zinc, magnesio y vitaminas del grupo B agotadas por el uso de la píldora a largo plazo, puede ayudar a suavizar la transición. Esta es una conversación que vale la pena tener con un médico funcional o un ginecólogo que adopte un enfoque integral.
Las mujeres con SOP (Síndrome de Ovario Poliquístico) subyacente o condiciones tiroideas pueden encontrar que dejar la píldora desenmascara síntomas que habían estado suprimidos silenciosamente. En algunos casos, un diagnóstico de SOP solo queda claro después de suspender la anticoncepción hormonal. Esto no es un fallo de la medicación, es información que tu cuerpo estaba esperando compartir.
Guía de Inicio Rápido
Antes de empezar (o dejar) la anticoncepción hormonal
✓ Qué hacer
- Registra tu ciclo natural durante 2-3 meses antes de empezar
- Pregunta a tu médico específicamente qué progestina tiene la píldora recetada
- Anota cambios en el ánimo, libido y piel durante los primeros 3 meses
- Hazte un análisis de sangre básico (tiroides, vitamina D, ferritina) antes de empezar
- Investiga opciones no hormonales si eres sensible a las hormonas sintéticas
✗ Qué evitar
- Ignorar cambios persistentes de humor o libido pensando que es "solo la píldora"
- Parar abruptamente sin un plan si tienes SOP, endometriosis u otras condiciones
- Asumir que lo que le funcionó a una amiga te funcionará a ti
- Saltarte las citas de seguimiento en los primeros 6 meses de un nuevo método
- Pasar por alto el manchado irregular sin consultarlo con tu médico
Herramientas útiles
Apps de seguimiento de ciclo (Clue, Natural Cycles, Flo) · Un diario de síntomas · Lista de alimentos amigos de las hormonas · Tus valores de salud básicos
Conoce tus opciones
La conversación sobre anticoncepción ha madurado significativamente. Las mujeres de hoy tienen más opciones que cualquier generación anterior y más acceso a información sobre lo que esas opciones hacen realmente dentro del cuerpo. El DIU de cobre sigue siendo la opción libre de hormonas más eficaz, preservando tu ciclo natural por completo con una eficacia superior al 99%. Los métodos basados en el reconocimiento de la fertilidad, cuando se practican correcta y consistentemente, también están ganando atención, en parte gracias a mejores herramientas de registro y en parte porque más mujeres desean entender su cuerpo en lugar de anularlo.
Los métodos de barrera, usados de forma constante, no conllevan ninguna carga hormonal. Y para las mujeres que eligen la anticoncepción hormonal, existe una variación real en cómo se sienten las diferentes formulaciones; suficiente como para que, si un método no te funciona física o emocionalmente, explorar otro sea un paso legítimo y razonable.
La Guía de Anticoncepción del NHS ofrece uno de los desgloses más claros disponibles sobre la gama completa de métodos, incluyendo cómo funcionan y qué esperar en términos de efectos secundarios, una lectura útil antes de cualquier cita médica.
Lo que mereces, en cualquiera de estas elecciones, es honestidad. Honestidad sobre los pros y contras, los perfiles de efectos secundarios, la variación individual y el hecho de que tu experiencia con tu propio cuerpo es un dato que debe tomarse en serio. Ningún método anticonceptivo debería hacerte sentir como una extraña para ti misma, y si lo hace, no es algo insignificante con lo que debas vivir. Es una razón para volver a tu médico y seguir haciendo preguntas hasta que encuentres lo que realmente funcione para ti.
Tus preguntas respondidas: Anticoncepción y Hormonas
¿Provoca la píldora un desequilibrio hormonal permanente?
Para la gran mayoría de las mujeres, los niveles hormonales se normalizan a los pocos meses de dejar la píldora. No hay pruebas sólidas de una alteración hormonal permanente por el uso típico. Sin embargo, algunas mujeres —especialmente aquellas con SOP o problemas tiroideos subyacentes— pueden experimentar un periodo de ajuste más largo. Si tu ciclo no ha regresado seis meses después de dejarla, eso justifica una consulta médica.
¿Puede la anticoncepción afectar mi tiroides?
La anticoncepción hormonal combinada eleva la globulina fijadora de tiroxina (TBG), una proteína que se une a las hormonas tiroideas en la sangre. Esto puede hacer que las pruebas estándar de tiroides parezcan normales incluso cuando los niveles de hormona tiroidea libre son bajos. Las mujeres con condiciones tiroideas existentes que empiezan a usar anticonceptivos hormonales pueden necesitar ajustar sus dosis de medicación.
¿Es normal no tener la regla con anticonceptivos hormonales?
Sí, con ciertos métodos. Con el DIU hormonal, el implante o las píldoras de uso continuo, no tener el periodo es algo esperado y no es dañino. El revestimiento uterino se mantiene delgado, por lo que no hay nada que desprender. Esto es diferente a la ausencia de periodos causada por bajo peso, estrés elevado o disfunción hormonal. Si usas un método que debería producir sangrado por privación y no lo tienes, hazte un test de embarazo.
¿Puede la anticoncepción afectar mi fertilidad a largo plazo?
La evidencia actual no respalda un vínculo entre el uso de anticonceptivos hormonales y la reducción de la fertilidad a largo plazo. La mayoría de las mujeres ovulan de nuevo entre uno y tres meses después de dejar las píldoras combinadas. Sin embargo, como la píldora puede ocultar síntomas de SOP o endometriosis, algunas mujeres solo descubren un problema subyacente cuando dejan de tomarla e intentan concebir.
¿Cuál es el mejor anticonceptivo para mujeres con SOP?
Esto depende de tus síntomas y objetivos. Las píldoras combinadas con progestinas antiandrogénicas se recetan habitualmente para controlar el acné y el exceso de vello. Sin embargo, la píldora también oculta las irregularidades del ciclo que ayudan a los médicos a monitorizar el SOP. Algunas mujeres prefieren métodos no hormonales y tratan los síntomas del SOP mediante dieta y estilo de vida bajo supervisión médica. No hay una respuesta única; es una conversación que debes tener con tu médico.
Descargo de responsabilidad: Este contenido es solo con fines informativos y educativos y no constituye un consejo médico. No pretende ser un sustituto de un diagnóstico o tratamiento profesional. Consulte siempre a un proveedor de atención médica calificado sobre cualquier condición médica o plan de tratamiento. Nunca ignore el consejo médico profesional por algo que haya leído aquí.
 English
English  Español
Español  Português
Português 








